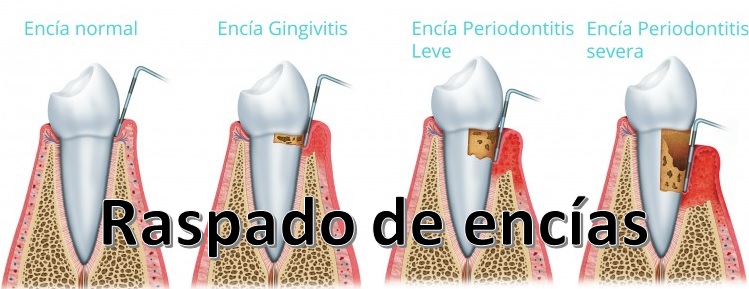
Los métodos de ortodoncia no solo nos ayudan a tener una sonrisa más estética, sino también completamente funcional. Ésta es una afirmación cada vez más extendida en nuestra sociedad, y fruto de ello resulta creciente el interés de la población adulta por los tratamientos de ortodoncia.Gracias a la demanda creciente de estos procedimientos, han surgido nuevos métodos para satisfacer los requerimientos estéticos de los pacientes más exigentes con su imagen: los englobados dentro de la conocida como ortodoncia invisible -brackets linguales e Invisalign-. Invisalign es un método de ortodoncia cada vez más demandado por nuestros pacientes. No solo es altamente estético, sino que, además, resulta eficaz y muy cómodo para las personas que optan por el mismo. Pero, ¿cómo funcionan los alineadores de la ortodoncia con férulas transparentes? ¿Cómo funciona Invisalign? Invisalign basa su actuación en dos motivos fundamentales: La planificación por parte del ortodoncista de los micromovimientos que deben realizar las férulas para conseguir una oclusión perfecta. La realización de estos movimientos a base de juegos de férulas fabricadas a medida que el paciente debe ir cambiándose según las pautas del especialista. En algunas ocasiones, las férulas por sí mismas no son capaces de realizar los movimientos necesarios. Por este motivo, en ocasiones está indicada la colocación de ataches. Los ataches son unas pequeñas bolitas de composite que se colocan cementadas sobre las superficies dentales y que sirven de punto de apoyo a los alineadores para realizar movimientos más complejos. Pero, ¿qué problemas de maloclusión puede solucionar Invisalign? ¿Invisalign funciona en todos los casos? Los tratamientos de ortodoncia responden a la necesidad de atajar cualquier problema de oclusión dental con el fin de conseguir una sonrisa completamente estética y funcional. Invisalign es un método igual de eficaz que otros tratamientos tradicionales de ortodoncia fija como, por ejemplo, los brackets metálicos o de zafiro. Su objetivo es corregir cualquier problema relacionado con el alineamiento dental y la mordida: mordida abierta, apiñamiento, sobremordida, etcétera. Pero, además de ser eficaz, posee otras ventajas frente a los sistemas de ortodoncia fijos: Si eliges Invisalign como método de ortodoncia, deberás retirarte las férulas de la boca para comer y lavarte los dientes. De esta manera, es un método mucho más cómodo-podrás comer lo que quieras durante todo el tratamiento- e higiénico -por este motivo, es el tratamiento más indicado para pacientes que padezcan enfermedad periodontal controlada-. Es un método altamente predecible: gracias al Clincheck -software de diseño de sonrisa desarrollado por Align Tech- podrás ver tanto los movimientos que irán realizando las férulas de manera progresiva como el resultado final de tu sonrisa incluso antes de iniciar el tratamiento. CLINCHECK Ahora que ya conoces un poco más acerca de la ortodoncia con férulas transparentes, puede que consideres que, en tu caso, es el tratamiento que más se ajusta a tus prioridades. Pero, ¿qué pasos debes seguir para abordar tu procedimiento con Invisalign? El tratamiento de Invisalign paso a paso Si quieres mejorar tu sonrisa y crees que Invisalign es el método más adecuado para ello, el primer paso que debes dar es acudir a un ortodoncista especializado. Te interesará » ¿Con qué frecuencia hay que llevar los alineadores Invisalign? Una vez en la clínica, se te realizará un estudio de ortodoncia -una serie de pruebas diagnósticas como radiografías y fotografías-. A partir del mismo, los ortodoncistas analizarán tu caso y pautarán un plan de tratamiento ajustado a tus necesidades. Si finalmente Invisalign es el método elegido para ello, necesitaremos tomar impresiones de tu boca para, de esta manera, realizar el plan de tratamiento y fabricar las férulas a medida. Una vez tomadas las impresiones, las férulas llegarán a la clínica en un plazo aproximado de 10 días. Será entonces cuando, en la siguiente consulta, el ortodoncista te coloque la primera férula de Invisalign y te explique qué cuidados debes seguir a partir de ahora. ¡Has iniciado tu tratamiento! De manera progresiva, debes ir cambiado unos juegos de férulas por los siguientes. Durante el tratamiento activo, deberás acudir a revisión con tu ortodoncista cada 4-6 semanas aproximadamente. No te preocupes, éstas no te llevarán mucho tiempo: su duración es de un tiempo estimado en 15 minutos. En ellas, el especialista verificará si el tratamiento está siguiendo su curso de la manera pautada y te hará entrega de los siguientes juegos de férulas. Una vez retirado el último juego de férulas de la boca, empieza la etapa de retención. El ortodoncista colocará tanto retenedores fijos como removibles en ambas arcadas. Los retenedores fijos son unas finas láminas de alambre que se cementan en la parte interior de los dientes. Son completamente imperceptibles y, para asegurar la estabilidad de resultados, es necesario que los lleves puestos de por vida. Por su parte, los retenedores removibles son unas férulas parecidas a las propias de la ortodoncia con Invisalign. En un inicio deberás llevarlas puestas todo el día para, de manera progresiva y siempre siguiendo los consejos de tu ortodoncista, ir reduciendo el tiempo que éstas deben permanecer en boca. RETENEDORES REMOVIBLES La fase de retención es igual de importante que el tratamiento activo de ortodoncia. Gracias al uso de los retenedores, podrás asegurar la estabilidad de los resultados a largo plazo y, por tanto, el éxito del tratamiento. Consejos para que la ortodoncia con férulas invisibles sea un tratamiento efectivo Invisalign es un método de ortodoncia removible y, como tal, requiere una mayor colaboración por parte del paciente para que éste sea efectivo. Pero, ¿qué pautas debes seguir durante el tratamiento? ¿Cuánto tiempo debo llevar las férulas? Para que Invisalign resulte un tratamiento efectivo, el paciente debe llevar las férulas puestas durante, al menos, 22 horas al día. Es decir, podrás retirarlas de la boca para comer y cepillarte los dientes, pero deberás ponértelas inmediatamente después. Durante el tratamiento, está desaconsejado fumar o picar en exceso durante horas. Esto sólo reduce el tiempo que llevas las férulas puestas, alargando el tiempo de tratamiento de manera cuantiosa. Mantén una buena higiene bucodental Si bien es cierto que Invisalign es un método más higiénico, pues permite el acceso a todos los recovecos de la boca, resulta de vital importancia que mantengas unas buenas rutinas de limpieza oral para que el procedimiento no dañe tus dientes. Por ello, debes cepillarte