El aviso de Harvard sobre los dientes y el cáncer de estómago
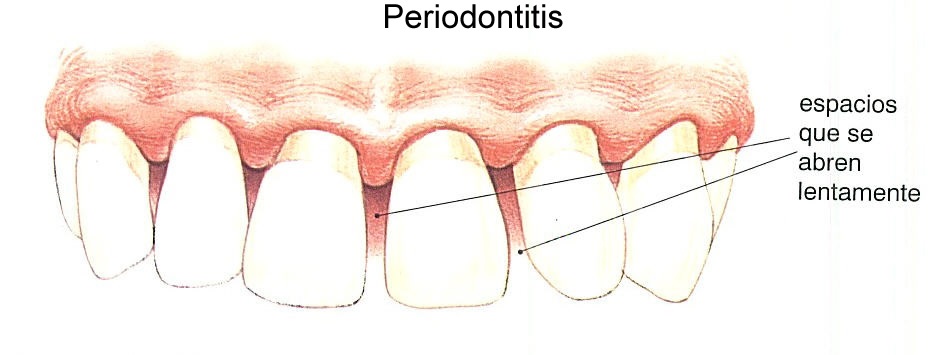
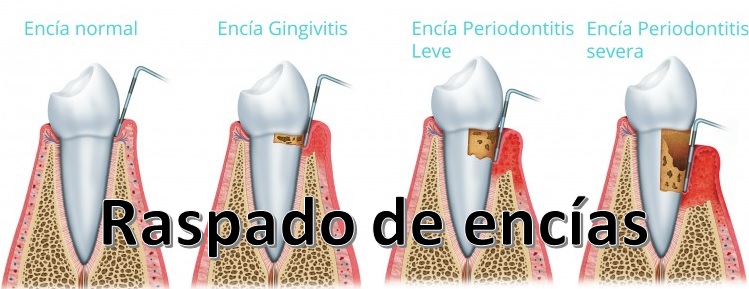
La sonrisa es una carta de presentación, y mucho más allá de su aspecto estético, es un reflejo de lo que puede estar sucediendo en otros órganos internos. Numerosos estudios han demostrado la relación que existe entre la salud cardiovascular (enfermedad coronaria, infartos, ictus, etc.) y las caries y los problemas de las encías. Hace unos meses, la Sociedad Europea de Cardiología se hacía eco de una investigación que conecta el cepillado de dientes frecuente con un menor riesgo de padecer fibrilación auricular e insuficiencia cardiaca. Esta relación es importante y justifica el interés de la Organización Mundial de la Salud en promocionar la salud bucodental porque 3.500 millones de personas tienen problemas relacionados con ella: la caries es el más frecuente, seguido de las enfermedades de las encías, que afectan a unos 770 millones de personas, el 10% de la población mundial. La gingivitis está asociada a un 52% más de riesgo de cáncer gástrico y a un 43% de esófago Ahora, un grupo de especialistas norteamericanos, chinos, alemanes y noruegos, dirigidos por el epidemiólogo y gastroenterólogo Mingyang Song, de la Facultad de Medicina de Harvard, ha publicado en la revista ‘Gut’ las conclusiones de un estudio que apuntan a una relación directa entre la enfermedad periodontal (de los tejidos que sostienen al diente: encías, hueso, cemento y ligamentos de los dientes) y un aumento del riesgo de padecer cáncer de esófago y gástrico. El peligro también se extiende a personas que han perdido dientes. Microbiota oral Para su trabajo, los científicos examinaron la asociación de antecedentes de enfermedad periodontal y pérdida de dientes con el riesgo de cáncer esofágico y gástrico en 98.459 mujeres del Estudio de Salud de Enfermeras (1992-2014) y 49.685 hombres del Estudio de Seguimiento de Profesionales de la Salud (1988-2016). Detectaron que, durante los 22 a 28 años de seguimiento, hubo 199 casos de cáncer de esófago y 238 casos de cáncer gástrico, en los que la presencia de enfermedad de las encías se asoció a un 43% y un 52% más de riesgo de cáncer de esófago y cáncer gástrico, respectivamente. ¿Qué explicación ofrecen los autores? Sugieren que las bacterias de la boca (la microbiota oral) pueden estar implicadas en el desarrollo del cáncer, pero también apuntan a una deficiente higiene que, junto con la enfermedad periodontal, podrían promover la formación de nitrosaminas, implicadas en la génesis del cáncer de estómago. Sin embargo, los especialistas se resisten a establecer una relación causa-efecto firme entre la salud oral y los tumores esofágico y gástrico porque sospechan de la influencia de otros factores no identificados. Esta observación es compartida por el doctor Miguel Carasol, de la Sociedad Española de Periodoncia, quien destaca a Alimente que “hay que dejar muy claro que la periodontitis, hoy en día, no constituye un factor de riesgo directo para el desarrollo de determinados tipos de cáncer”, y se alinea con los autores del artículo de ‘Gut’ sobre la variabilidad de factores que influyen en la aparición del tumor. Este especialista también apoya la hipótesis de que con una mala higiene oral, los patógenos periodontales pueden promover la formación de sustancias cancerígenas en estos tejidos digestivos y respalda la importancia que concede el grupo de Harvard al microbioma oral. “Las bacterias en la cavidad oral tienen una organización muy compleja que nos permite mantener la salud de los tejidos y enfrentarse a los muchos factores que pueden complicar la situación de equilibrio existente en la boca”, expone. “Este microbioma se altera cuando los patógenos se instalan en la unión entre la encía y el diente, provocando al principio una inflamación simple de la encía (gingivitis), que si progresa separa la encía del diente, creando unas bolsas en las que se instalan los patógenos organizados, dando lugar a la periodontitis”. Cepillo y buenos alimentos El punto en el que encía y diente se separan es crítico porque se forma una herida abierta en el interior y “las bacterias de la periodontitis y sus toxinas pasan a la sangre y pueden afectar a órganos a distancia del cuerpo humano”, advierte Miguel Carasol. Así pues, todos coinciden en que todavía hay que profundizar en la búsqueda de factores adicionales que, junto con la pérdida dental y la periodontitis, permitan detectar fácilmente a las personas que tienen altas probabilidades de sufrir estos tipos de cáncer. En opinión del miembro de SEPA, “estamos relativamente lejos de que la encía delate a los tumores malignos”, aunque no hay que descartarlo dada “la rapidez del avance científico”. Hasta que el futuro demuestre si las encías y las piezas dentales son buenas para detectar precozmente cáncer de esófago y gástrico, el doctor Carasol insiste en lo que ya está en nuestra mano: higiene y dieta. “La higiene oral es esencial a la hora de conservar la salud bucodental a todas las edades y es necesaria para evitar la evolución a situaciones más complicadas en la boca, como es el paso de la inflamación en la gingivitis a la destrucción de los tejidos que soportan al diente en la periodontitis, con la consiguiente pérdida de dientes”, expone. En cuanto al papel de la dieta, “es enormemente importante para la prevención de caries y es menos determinante para salud periodontal”, aunque “sin duda, una alimentación adecuada es fundamental para conseguir calidad de vida y salud general”. ¿Qué alimentos necesita nuestra boca? Frutas y verduras ricas en vitamina C (cítricos, brócoli, fresas, kiwi), arándanos, los ácidos grasos omega 3 y flavonoides.