La periodoncia y su relación con otras patologías
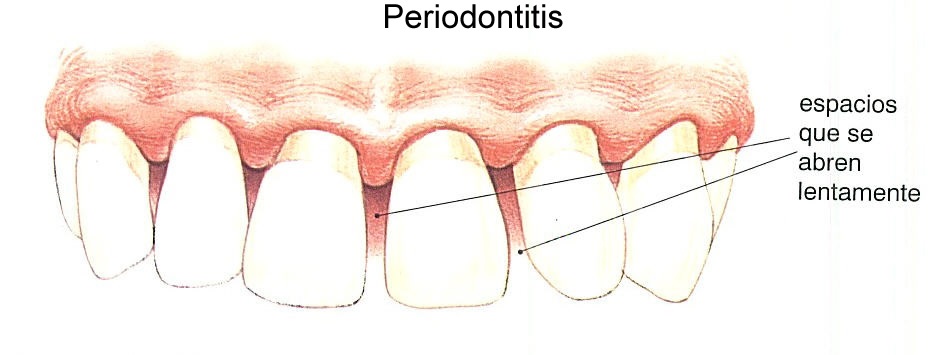
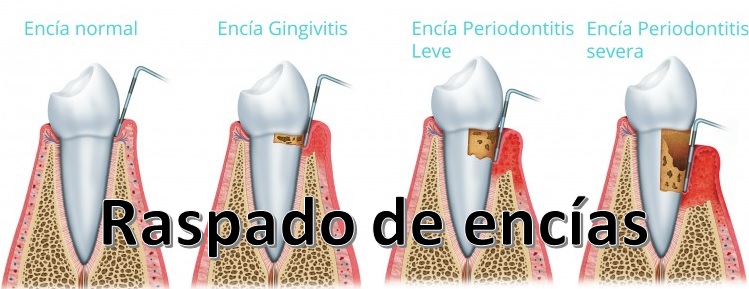
Aunque la periodontitis es una enfermedad de las encías, guarda una estrecha relación con otras patologías de nuestra salud general. Junto con la gingivitis, la periodontitis es una de la principal enfermedad periodontal y es necesario aplicar los tratamientos adecuados para erradicarla, no solo por la salud bucodental, sino también por los efectos que puede tener en el resto del organismo. ¿Qué es una enfermedad periodontal? Dentro de las enfermedades periodontales se engloban aquellas que afectan a los tejidos que actúan como soporte del diente. Si no se tratan adecuadamente y se les deje progresar, pueden causar daños irreversibles en nuestra cavidad oral. Llegado a este caso, habría que consultarlo con la Dra. Sánchez, el experto en la salud de las encías. ENFERMEDAD PERIODONTAL Estas patologías no solo provocan la pérdida de la pieza dental en los casos más avanzados, sino que también pueden influir negativamente en una enfermedad que ya esté presente en nuestro cuerpo o aumentar el riesgo de padecerla. Por ello, no está de más conocer qué tipo de relación tienen las enfermedades periodontales con otras que, a priori, nada tienen que ver con la salud dental. Prevención de las enfermedades periodontales Pero antes de profundizar sobre este tema, vamos a enumerar una serie de pautas que pueden ayudarnos a evitar la aparición de una enfermedad periodontal. La limpieza bucal, un paso indispensable El mantenimiento de una correcta higiene bucodental es la primera acción encaminada a prevenir esta y cualquier otro tipo de dolencias en la cavidad oral. LIMPIEZA BUCAL Es fundamental que las personas estén concienciadas en lo que se refiere al estado de su boca y se acostumbren a llevar a cabo una rutina diaria y completa después de cada comida. Aplicar una buena técnica de cepillado es muy importante y una buena ayuda es complementar esta acción mediante el hilo dental y enjuagues bucales. Con el cepillo de dientes podremos eliminar los restos de alimentos que hayan quedado entre las piezas dentales, mientras que el enjuague arrastrará hacia fuera todos aquellos residuos que la seda no haya conseguido limpiar. Visita regularmente a tu dentista Llevar a cabo los controles odontológicos pautados por tu dentista es el siguiente paso. Por un lado, es fundamental que el paciente actúe de manera preventiva sometiéndose a una higiene dental profesional que elimine la placa bacteriana del esmalte y encías. En el caso de que tengas dudas sobre si tienes una enfermedad periodontal, lo más aconsejable es consultarlo con un periodoncista. Usualmente, las señales de la enfermedad periodontal son evidentes, ya que el sangrado y la inflamación de las encías suelen ser uno de sus primeros síntomas. Tal como hemos mencionado anteriormente, es importante recordar que las afecciones de las encías no dañan exclusivamente a la boca, sino que desencadenan otros problemas en la salud general: Nos encontramos, por un lado, ante dolencias a nivel local que únicamente inciden sobre el estado de la cavidad oral, y pueden provocar la pérdida de las piezas dentales, con las enfermedades que conlleva. Por otra parte, hay consecuencias a nivel sistémico cuyos efectos se amplían al resto del cuerpo. ¿Cómo se relacionan las patologías periodontales con el estado de salud general? Antes que nada, es necesario matizar que no en todos los casos una enfermedad periodontal provoca una patología distinta. Podríamos decir que, si nuestro estado de salud general es bueno y se empieza a poner remedio a tiempo a la enfermedad periodontal, no debe afectarnos en mayor medida. No obstante, lo que en un primer momento se considera una infección localizada en la boca, puede derivar en algo más grave en pacientes que no se tratan o que cuentan con enfermedades sistémicas previas. ¿Por qué sucede esto? Las bacterias presentes por la acumulación de placa y sarro en nuestros dientes y debajo de las encías pueden llegar al flujo sanguíneo, perjudicando a otras partes del organismo. Saber cómo se relaciona la enfermedad periodontal con el resto de tu organismo te ayudará a prevenir diferentes patologías Diversos estudios ratifican el vínculo entre las patologías periodontales y determinadas enfermedades sistémicas. A pesar de ello, las investigaciones continúan para poder verificar de forma más exacta la correlación de causa y efecto. A continuación mostramos algunos ejemplos. Diabetes La diabetes es una enfermedad bastante extendida en la población mundial, llegando a considerarse como una enfermedad pandémica. De acuerdo con la Organización Mundial de la Salud (OMS), 422 millones de personas adultas padecían de diabetes en 2014, frente a los 108 millones de 1980. De esta forma, la prevalencia a nivel global de esta patología casi se ha duplicado desde entonces, pasando del 4,7% al 8,5% en la población adulta. DIAGNÓSTICO DE LA DIABETES En el caso de España, el 13,8% de la población sufre diabetes tipo 2 según un estudio llevado a cabo por el Centro de Investigación Biomédica en Red de Diabetes y Enfermedades Metabólicas Asociadas (CIBERDEM) junto con la Sociedad Española de Diabetes (SED). La diabetes conlleva importantes complicaciones crónicas que pueden provocar la mortalidad prematura. A pesar de esto, hay muchas personas que no han sido debidamente diagnosticadas aun padeciendo la enfermedad. De acuerdo con el mismo estudio, de todas las personas afectadas por la enfermedad, el 6% lo desconoce. Una relación bidireccional Dicho esto, ¿qué tipo de conexión hay entre la diabetes y las enfermedades periodontales? Lo cierto es que la relación entre las dos patologías es bidireccional. La diabetes aumenta el riesgo de padecer una enfermedad periodontal debido a la respuesta inflamatoria que provoca. Los tejidos de soporte de los dientes, las encías, se destruyen de forma más rápida y disminuye la posibilidad de reparación posterior. Además, la propia patología de las encías afecta a la diabetes porque perjudica el control de la glucemia. Alteraciones cardiovasculares No es habitual que una persona piense que, por descuidar su salud dental, va a padecer alguna complicación cardiovascular. Pero lo cierto es que los pacientes con enfermedad periodontal tienen más riesgo de presentar un problema cardiovascular, como un infarto de miocardio o un ictus, que las personas con encías sanas. Así lo asegura la Sociedad Europea de Cardiología, que en el año 2012 incluyó por primera vez la periodontitis como factor de riesgo cardiovascular en sus guías. También en el año 2015, la Sociedad Española de Cardiología (SEC) y la Sociedad Española